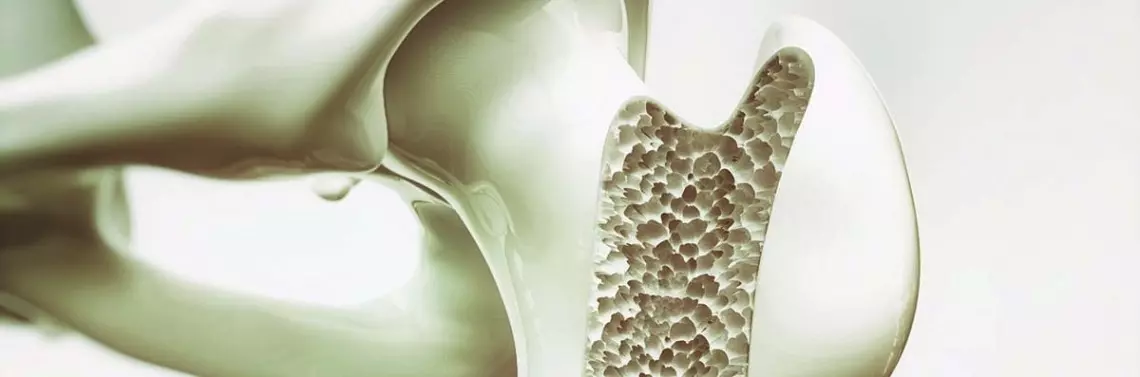
Osteoporoza, inaczej zrzeszotnienie kości, to układowa choroba szkieletu, która charakteryzuje się niską gęstością mineralną kości, co powoduje obniżenie jakości tkanki kostnej [1].
Wnętrze kości wypełnia substancja gąbczasta, otacza ją kość zbita. Ważnym składnikiem obu części jest siatka kolagenowa z kryształami soli wapnia. Gdy sieć kolagenowa staje się nieregularna, rzadka i jednocześnie maleje w niej zawartość związków wapnia, oznacza to spadek masy kostnej. Dochodzi do zaburzeń mikrostruktury, kość staje się krucha, porowata, lekka. Obniża się gęstość tkanki kostnej i jej wytrzymałość na czynniki zewnętrzne.
Konsekwencją tych nieprawidłowości strukturalnych jest zwiększona podatność kości na złamania samoistne (kręgosłupa) i niskoenergetyczne, tj. występujące po niewielkich urazach, takich jak upadek, w wyniku nagłego wysiłku, podczas kichania czy kaszlu. Podobne sytuacje u zdrowych ludzi nie powodują złamań
kostnych.
| Typ 1 – osteoporoza pomenopauzalna – dotyczy kobiet w piątej i szóstej dekadzie życia. Jej przyczyna to niedobór estrogenów, a kościogubienie ma dość dużą dynamikę. W tym okresie najczęściej występują złamania kości promieniowej (nadgarstka, przedramienia) |
| Typ 2 – osteoporoza starcza – dotyczy kobiet i mężczyzn, a zanik kostny zwykle jest znacznie wolniejszy (ok. 1% rocznie), najpoważniejsze złamania dotyczą kręgów i biodra |
| Typ 3 – osteoporoza polekowa, stanowi ok. 20% wszystkich przypadków |
Podstawowym badaniem w kierunku osteoporozy jest densytometria, ponadto analiza poziomu wapnia i fosforu we krwi, fosfataza alkaliczna, OB, poziom wapnia w dobowej zbiórce moczu oraz metoda FRAX – oceniająca ryzyko złamań w ciągu najbliższych 10 lat.
POLECAMY
Wskazówki żywieniowe i środowiskowe w osteoporozie
Ważną częścią zarówno postępowania profilaktycznego, jak i terapeutycznego w osteoporozie jest prawidłowe żywienie. W przyszłości należy zadbać...