XXI wiek pełen jest informacji o zagrożeniach, na które narażeni są ludzie – smog, globalne ocieplenie, żywność nafaszerowana lekami, konflikty pomiędzy państwami czy terroryzm. Mimo to bardzo rzadko poruszany jest temat toksyn oraz substancji toksycznych, na których działanie ludzie narażeni są każdego dnia we własnych domach i mieszkaniach. Narażenie na toksyny i czynniki wewnątrz budynków mieszkalnych doprowadziło badaczy do rozpoznania zespołu chorego budynku (sick building syndrome – SBS) [1].
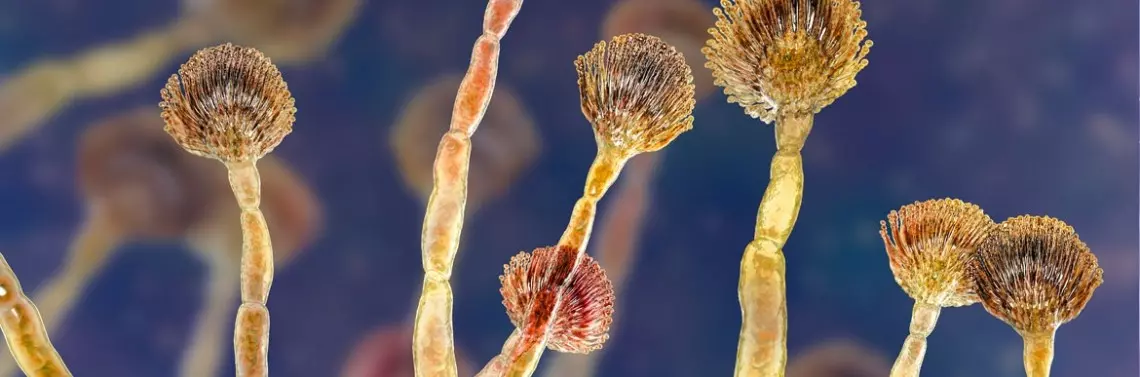
Aspergiloza to choroba wywoływana przez grzyb pleśniowy z rodzaju Aspergillus [2]. Grzyb jest bardzo powszechny zarówno w pomieszczeniach, jak i na zewnątrz. Większość ludzi codziennie wdycha zarodniki grzyba bez wpływu na stan zdrowia. Jednak u niektórych bardziej podatnych osób może rozwinąć się zespół zaburzeń chorobowych, zwanych zespołem chorego budynku [3].
Objawy SBS zwykle występują u co najmniej 20% narażonych osób i mogą samoistnie ustąpić, gdy osoba opuści na stałe „chory budynek” [4]. Istnieje jednak coraz więcej dowodów na to, że niektóre objawy SBS nie ustępują po przerwaniu ekspozycji [3]. Ostatnie badania naukowe prowadzone przez różne ośrodki wykazały związek różnych gatunków grzybów pleśniowych, w tym z rodzaju Penicillium sp. i Aspergillus sp. z problemami zdrowotnymi osób, które są na nie narażone [5]. Problemy zdrowotne były proporcjonalne do stężenia zarodników w powietrzu. Zgodnie z CDC (Centers for Disease Control and Prevention) wyróżnia się różne rodzaje aspergilozy [6].
Obecnie rozpoznawane postacie kliniczne zakażenia kropidlakiem Aspergillus fumigatus dotyczą aspergilozy inwazyjnej [7], rozpoznawane są jako:
- postać zatokowo-płucna,
- postać uogólniona,
- postać narządowa (dotyczy pojedynczego narządu).
Jednym z nich jest alergiczna aspergiloza oskrzelowo-płucna (allergic bronchopulmonary aspergillosis – ABPA), wywołana nie przez zakażenie, lecz przez nadwrażliwość na zarodniki grzyba. Aspergiloza do niedawna była uważana za chorobę rzadką, jednak częstość jej występowania rośnie, nawet u pacjentów bez niedoborów odporności [8]. Coraz częściej Aspergillus jest czynnikiem groźnych dla życia zakażeń szpitalnych [9].
Zarodniki grzyba często osadzają się w nosie i zatokach [2], biofilm Aspergillus w zatokach i nabłonkach dróg oddechowych może stanowić rezerwuar zarodników nawet długo po przerwaniu ekspozycji [10], ponadto utrudnia leczenie z uwagi na znacznie większą oporność na środki przeciwgrzybicze [11]. Trójwymiarowe struktury biofilmu najczęściej składają się z wielu mikroorganizmów współpracujących ze sobą na niekorzyść gospodarza [12]. W porównaniu do komórek wolno pływających mikroorganizmy rosnące w populacji biofilmu są znacznie mniej wrażliwe na działanie antybiotyków, leków przeciwgrzybiczych, antyseptyków oraz mechanizmów obronnych organizmu ludzkiego [12]. W związku z powyższym infekcje związane z biofilmem są przyczyną licznych komplikacji terapeutycznych [12]. Poza tym często przechodzą w stan przewlekły i nawracają po wyleczeniu [12].
POLECAMY
Aspergillus, mykotoksyny a układ nerwowy
Aspergillus i inne grzyby mogą zakażać ośrodkowy układ nerwowy, w najcięższych przypadkach prowadząc do śmierci chorego [2]. Do niedawna uważano, że zakażenia grzybicze w ośrodkowym układzie nerwowym mogą mieć jedynie przebieg ciężki, z zagrożeniem życia pacjenta [13], jednak ostatnie badania prof. Louisa Carrasco wskazują, iż zakażenia grzybicze mogą prowadzić do wieloletnich zaburzeń psychicznych i umysłowych, przejawiając się np. jako choroba Alzheimera [14]. Choroba Alzheimera jest obecnie trzecią najczęstszą przyczyną śmierci w Stanach Zjednoczonych, po chorobie sercowo-naczyniowej i nowotworach [15]. Badacze coraz częściej wiążą chorobę Alzheimera z przewlekłym zespołem odpowiedzi zapalnej (chronic inflammatory response syndrome – CIRS) wywołanym przez mykotoksyny [16].
Przewlekły zespół odpowiedzi zapalnej
Prace nad wpływem biotoksyn są szeroko znane w biologii morskiej [17], znany jest także ich wpływ na zdrowie ludzkie [17]. Badania R. Shoemakera [18] i jego współpracowników wykazały jednoznacznie, że biotoksyny, takie jak mykotoksyny, są związane z szerokim zakresem objawów, w tym pogorszeniem funkcji poznawczych. Powyżsi badacze i klinicyści zidentyfikowali zespół objawów wiążący w całość predyspozycje genetyczne (haplotypy HLA-DR i HLA-DQ) i nieprawidłowości laboratoryjne charakterystyczne dla pacjentów narażonych i wrażliwych na wspomniane biotoksyny [19]. Powstały zespół nazwano zespołem przewlekłej odpowiedzi zapalnej (CIRS). Najczęstszą przyczyną CIRS jest narażenie na mykotoksyny, zwykle związane z pleśniami, takimi jak Stachybotrys, Penicillium lub Aspergillus, występującymi w budynkach zniszczonych przez wodę [16]. CIRS wywoływać mogą także inne biotoksyny, np. pochodzące z Borrelia burgdorferi lub z innych patogenów przenoszonych przez kleszcze czy aquatoksyny pochodzące z bruzdnic [19]. Laboratoryjna ocena CIRS ujawnia wzrosty C4a (składnik dopełniacza 4a), TGF-β1 (transformujący czynnik wzrostu beta-1), MMP9 (metaloproteaza matrycowa 9), specyficzne cytokiny i zmniejszenie MSH (hormon stymulujący melanocyty), naczyniowego czynnik wzrostu śródbłonka VEGF i ADH (hormon antydiuretyczny), a także częstą hiperkortyzolemię i inne nieprawidłowości [16]. Specyficzne haplotypy HLA-DR/DQ są związane z wrażliwością na mykotoksyny, a zatem odpowiadają za zdecydowaną większość przypadków CIRS [18].
Postępowanie przy przewlekłym zespole odpowiedzi zapalnej i zespole chorego budynku
W przypadku zespołu chorego budynku przede wszystkim należy przerwać ekspozycję, czyli zmienić otoczenie [3]. Jeśli nie jest to wykonalne, należy budynek poddać dokładnemu remontowi z uwzględnieniem odwodnienia i prawidłowej wentylacji, także zastosować odpowiednie środki przeciwgrzybicze [1].
W przeciwnym razie unoszące się w powietrzu zarodniki będą stanowiły źródło ciągłej alergizacji i narażenia na mykotoksyny, a także źródło zakażeń [1]. Jednym z najbardziej efektywnych sposobów walki z pleśniami w budynku jest cykliczne ozonowanie pomieszczeń [20].
W przypadku aktywnej aspergilozy lekarze zalecają ogólnoustrojowe leki przeciwgrzybicze [8] i aerozole donosowe.
Leczenie przewlekłego zespołu odpowiedzi zapalnej
Niestety, poprawa stanu budynków i zastosowanie środków przeciwgrzybiczych często nie wystarcza [18] – biotoksyny kumulują się w organizmie i poprzez krążenie wątrobowo-jelitowe [21] wpuszczane są stale do krwiobiegu w mechanizmie zamkniętego koła.
W poprzednich wydaniach „Food Forum” pisałam o toksycznym syndromie błonowym związanym z CIRS i o odnowie błon komórkowych jako podstawie leczenia [18].
Odnowa błon komórkowych odbywa się poprzez suplementację diety fosfatydylocholiną, a w zasadzie jej najbardziej oczyszczoną formą fosfatydyloetanolaminy (PPC Phoschol), która w licznych badaniach naukowych potwierdziła działanie przywracające funkcję komórki wątrobowej [22], odbudowę błon komórkowych [23], a także zdolność wiązania z mykotoksynami [24].
Ponadto podaje się substancje wiążące toksyny w jelicie, takie jak preparaty węgla, cholestyraminę czy silikaty mineralne [18]. Równie ważne jest zwalczanie biofilmów [25] – tu doskonałą rolę odgrywają produkty wytrawiające mukopolisacharydową otoczkę trójwymiarowej struktury, jaką jest biofilm, np. preparaty enzymatyczne lub wyciągi Carica papaya (Caricol) [26]. Ważna jest także suplementacja diety probiotykami, formującymi kontrbiofilm (Quickmelt) [27], Lactobacillus rhamnosus GG
i Bifidobacterium lactis BL-04 oraz podawanie niewielkich ilości ksylitolu [28], który w licznych badaniach naukowych ma udowodnioną skuteczność w leczeniu biofilmów w jamie nosowo-gardłowej, która często bywa rezerwuarem Aspergillus i innych pleśni.
*Bibliografia dostępna u autorki.