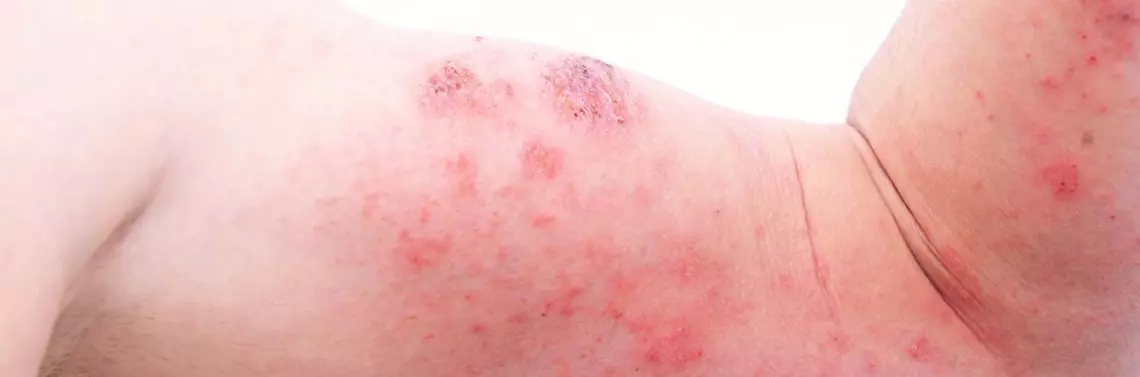
Według Hanifina-Rajki dla rozpoznania AZS powinny być spełnione przynajmniej trzy kryteria duże (występowanie świądu, przewlekły i nawrotowy przebieg, charakterystyczna morfologia zmian i ich lokalizacja bądź osobniczy lub rodzinny wywiad atopowy) i co najmniej trzy kryteria małe (m.in. suchość skóry, rybia łuska, natychmiastowe reakcje skórne, podwyższony poziom IgE całkowitego, wczesny wiek wystąpienia zmian, skłonność do nawrotowych zakażeń skóry, zacienienie wokół oczu czy zaostrzenie zmian po sytuacji stresowej). Świąd jest podstawowym objawem w AZS. Choroba ta w 60% przypadków rozpoczyna się w pierwszym roku życia, w 30% pomiędzy pierwszym a piątym rokiem życia, a jedynie w 20% przypadków po piątym roku życia (także u osób dorosłych). U części z nich AZS przechodzi w postać przewlekłą. U 80% pacjentów dotkniętych atopowym zapaleniem skóry dochodzi do samoistnej remisji około siódmego roku życia lub najpóźniej w okresie dojrzewania [5, 9].
W przebiegu AZS wyróżnia się trzy fazy choroby, zależne od wieku pacjenta:
- Faza niemowlęca i wczesnodziecięca (od trzeciego miesiąca życia do czwartego roku życia). Rozpoczyna się zazwyczaj w trzecim miesiącu życia. Jeśli zmiany skórne stwierdza się u młodszego dziecka, należy być ostrożnym w diagnozowaniu AZS, gdyż najczęściej jest to łojotokowe zapalenie skóry, które zazwyczaj przechodzi w stan remisji między trzecim a szóstym miesiącem życia. Pierwszymi objawami świadczącymi o występowaniu AZS są plamy rumieniowe, które mogą być pojedyncze lub zlewać się w większe powierzchnie. W tym wieku zmiany skórne mogą być zlokalizowane w różnych miejscach na skórze, najczęściej jednak widoczne są na policzkach. Objawom skórnym towarzyszy świąd. Trzymiesięczne niemowlę nie potrafi zlokalizować i celowo drapać swędzących miejsc. Świąd u tak małych dzieci objawia się rozdrażnieniem, zaburzeniami snu i/albo ograniczonym apetytem.
- Faza dziecięca (od czwartego do dwunastego roku życia). Atopowe zapalenie skóry może być kontynuacją pojawiających się wcześniej dolegliwości bądź uwidocznić się w tym okresie rozwoju dziecka. Pojawiają się charakterystyczne objawy w ...
Pozostałe 90% treści dostępne jest tylko dla Prenumeratorów
- Roczną prenumeratę dwumiesięcznika Food Forum w wersji papierowej lub cyfrowej,
- Nielimitowany dostęp do pełnego archiwum czasopisma,
- Możliwość udziału w cyklicznych Konsultacjach Dietetycznych Online,
- Specjalne dodatki do czasopisma: Food Forum CASEBOOK...
- ...i wiele więcej!

Dołącz do grona dietetyków i specjalistów świadomego żywienia
Co dwa miesiące otrzymuj gotowe rozwiązania, aktualne badania i sprawdzone terapie, które możesz od razu wykorzystać w praktyce. Rozwijaj swoje kompetencje, pracuj skuteczniej i bądź na bieżąco z najnowszymi trendami żywieniowymi i innowacjami w dziedzinie dietetyki.